
新元素神外资讯
---专注国内外神经外科前沿治疗---



髓母细胞瘤作为一种严重威胁人类健康,尤其是儿童健康的恶性肿瘤,长期以来备受医学界关注。深入了解这种疾病的各个方面,对于早期诊断、有效治疗以及改善患者预后至关重要。
髓母细胞瘤是起源于小脑蚓部或第四脑室顶部原始胚胎性残留组织的恶性肿瘤,在组织学上属于原始神经外胚层肿瘤(PNET)的一种。其在儿童群体中更为多见,据《中国肿瘤临床杂志》2023年发布的一项全国多中心流行病学调查显示,该肿瘤占儿童原发性脑瘤的30%-40%,是儿童后颅窝最常见的恶性肿瘤。成人髓母细胞瘤相对罕见,约占成人颅内肿瘤的1%-2%。
目前,根据世界卫生组织(WHO)2021年中枢神经系统肿瘤分类,结合分子特征和组织学形态,髓母细胞瘤主要分为以下四种亚型:
(一)经典型髓母细胞瘤
此型占比约40%-50%,常见于儿童,肿瘤细胞较小,呈圆形或椭圆形,核分裂象多见,易发生脑脊液播散转移。分子特征上,常伴有WNT信号通路异常激活,预后相对较好。
(二)促纤维增生/结节型髓母细胞瘤
约占30%-40%,好发于儿童和青少年,尤其是5-10岁儿童。肿瘤内可见大量纤维组织增生和结节形成,细胞密度较低,核分裂象较少。分子特征与SHH信号通路异常相关,部分病例伴有TP53基因突变,预后差异较大。
(三)大细胞/间变型髓母细胞瘤
占比10%-15%,多见于儿童和成人,肿瘤细胞体积大,形态不规则,核分裂象丰富,易发生出血、坏死和广泛播散转移。分子特征复杂,常伴有MYC、MYCN等基因扩增,预后较差。
(四)分子亚型Ⅳ型髓母细胞瘤
约占10%-15%,主要发生在儿童,分子特征与非WNT/非SHH信号通路相关,具体机制尚不完全明确,预后介于经典型和大细胞/间变型之间。
(一)手术治疗
手术是髓母细胞瘤的主要初始治疗手段,目的是尽可能全切肿瘤,缓解颅内压增高症状,同时获取肿瘤组织进行病理诊断和分子分型。对于位于小脑蚓部的肿瘤,多采用后正中开颅术;对于累及第四脑室的肿瘤,需仔细分离肿瘤与周围重要结构,避免损伤脑干和小脑功能。据《中华神经外科杂志》2024年报道,在某三甲医院的临床研究中,肿瘤全切率可达70%-80%,次全切除率约20%-30%。
(二)放疗治疗
放疗在髓母细胞瘤的治疗中具有重要地位,适用于所有风险组患者,尤其是术后残留肿瘤或存在脑脊液播散转移的患者。对于低危组(年龄≥3岁,肿瘤全切,无脑脊液播散)患儿,通常采用局部放疗;对于高危组(年龄<3岁,肿瘤未全切,有脑脊液播散或大细胞/间变型)患者,需进行全脑全脊髓放疗(CSI)联合局部推量。近年来,随着精准放疗技术的发展,如调强放疗(IMRT)和质子治疗,在减少正常组织损伤方面显示出优势,《国际放射肿瘤学・生物学・物理学杂志》2025年的一项研究表明,质子治疗可使儿童患者的认知功能损伤发生率降低30%。
(三)化疗治疗
化疗主要用于高危组患者和复发难治性病例,常与手术、放疗联合应用。常用的化疗药物包括顺铂、卡铂、依托泊苷、环磷酰胺等,采用的方案如"8in1"方案、大剂量化疗联合自体造血干细胞移植等。在复发治疗中,靶向治疗和免疫治疗也展现出一定的潜力。例如,针对SHH信号通路的抑制剂(如vismodegib、sonidegib)已在临床试验中显示出对SHH型髓母细胞瘤的疗效,相关研究发表于《新英格兰医学杂志》2023年;PD-1/PD-L1抑制剂在复发难治性病例中的应用也有初步报道,为患者带来了新的希望。
髓母细胞瘤的预后与多种因素相关,包括患者年龄、肿瘤分期、分子亚型、手术切除程度、放疗剂量和方案等。总体而言,儿童患者的预后优于成人。根据美国癌症协会(ACS)2024年数据,儿童低危组患者5年生存率可达80%-85%,高危组患者5年生存率约为60%-70%;成人患者5年生存率则在50%-60%左右。需要注意的是,大细胞/间变型和伴有MYC/MYCN基因扩增的患者预后较差,而WNT型患者预后较好,5年生存率可达90%以上。
复发预警:识别复发的蛛丝马迹
髓母细胞瘤复发多发生在术后2-5年内,复发部位主要为原发灶局部和脑脊液播散转移灶。复发的常见症状包括头痛、呕吐、视物模糊等颅内压增高症状,以及步态不稳、肢体协调障碍、眼球震颤等小脑功能障碍症状。部分患者还可能出现新的神经功能缺损,如面瘫、吞咽困难等。当出现这些症状时,应及时进行头颅MRI和脑脊液细胞学检查,以便早期发现复发。
病因探索:多因素作用的复杂机制
髓母细胞瘤的病因目前尚未完全明确,可能是遗传因素和环境因素共同作用的结果。遗传因素方面,一些遗传性综合征与髓母细胞瘤的发生密切相关,如神经纤维瘤病1型、Turcot综合征、Gorlin综合征等,这些综合征患者携带特定的基因突变,如NF1、APC、PTCH等,增加了肿瘤发生的风险。环境因素中,电离辐射被认为是潜在的致病因素之一,孕期或儿童期接受头部放疗可能增加髓母细胞瘤的发病风险。此外,胚胎发育过程中原始神经外胚层细胞的异常增殖和分化也可能是重要的发病机制。
症状识别:早晚期及临终前的表现
(一)早期症状
早期髓母细胞瘤患者常表现为颅内压增高症状和小脑功能障碍症状。颅内压增高主要由于肿瘤阻塞第四脑室出口,导致脑脊液循环受阻,出现头痛(多为晨起加重)、呕吐(呈喷射性)、视乳头水肿等;小脑功能障碍表现为步态不稳、行走困难、肢体共济失调、眼球震颤等,儿童患者还可能出现发育迟缓、头围增大等。
(二)晚期症状
随着病情进展,晚期患者颅内压增高症状加重,可出现意识障碍、昏迷、脑疝等危及生命的情况。肿瘤侵犯周围结构可导致更严重的神经功能缺损,如脑干受累出现呼吸、循环功能紊乱,颅神经受损出现面部感觉异常、听力下降等。此外,肿瘤远处转移(如骨转移)可引起相应部位的疼痛和功能障碍。
(三)死前症状
临终前,患者可能出现深度昏迷、呼吸节律不规则、血压下降、心率失常等呼吸循环衰竭症状,瞳孔散大、对光反射消失,全身肌肉松弛,二便失禁等。此时,护理上应注重为患者提供舒适的环境,减轻疼痛和不适,给予心理安慰和支持,让患者尽可能平静地度过生命的最后阶段。
髓母细胞瘤的治疗费用因治疗方案、医院等级、患者病情等因素而异。一般来说,手术费用在5万-10万元左右,放疗费用(包括全脑全脊髓放疗和局部推量)约10万-20万元,化疗费用根据方案不同,每次数千元到数万元不等,靶向治疗和免疫治疗药物价格较高,可能每月数万元甚至更高。总体而言,整个治疗周期的费用可能在30万-100万元之间。
在医保政策方面,国家已将髓母细胞瘤纳入重大疾病保障范围,多数化疗药物、放疗项目和手术费用可按比例报销,报销比例根据医保类型和医院等级有所不同,通常在50%-80%左右。此外,一些靶向药物和免疫治疗药物也已纳入医保报销目录,减轻了患者的经济负担。建议患者及家属及时了解当地的医保政策,充分利用医保资源,同时可寻求社会公益组织的帮助,缓解经济压力。
总之,髓母细胞瘤是一种复杂的恶性肿瘤,涉及多个方面的知识。通过对其全面的了解,从疾病本质到治疗、预后,从病因到症状识别,以及费用和医保等问题,患者及其家属能够更好地应对疾病,医护人员也能制定更精准的治疗方案,共同为提高患者的生存率和生活质量而努力。

在现代医学领域,基因检测正逐渐成为精准医疗的核心工具,尤其是在脑肿瘤的诊断与治疗方面。髓母细胞瘤作为......
更新时间:2025-05-07 07:52
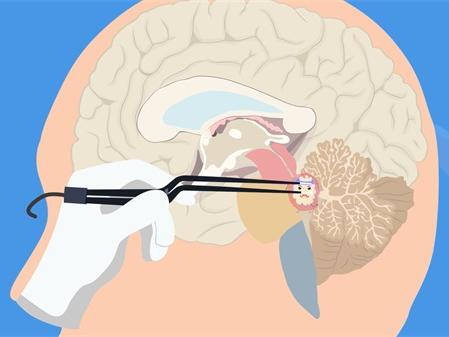
髓母细胞瘤放疗的潜在并发症:您不可不知的风险 髓母细胞瘤是一类主要发生在儿童和青少年的脑肿瘤,治疗方......
更新时间:2025-05-06 18:19
髓母细胞瘤是一种主要发生在小脑的恶性脑肿瘤,虽然其发病率相对较低,但仍对患者的生活质量和预后产生显著......
更新时间:2025-05-07 23:27

髓母细胞瘤是一种影响儿童的恶性脑肿瘤,虽然在过去的几十年里,随着医学技术的进步治疗效果有所提升,但其......
更新时间:2025-05-07 15:48

髓母细胞瘤出院时间揭秘:康复之路到底需多久? 髓母细胞瘤是一种主要发生在儿童脑部的恶性肿瘤,虽然近年......
更新时间:2025-05-07 13:48

髓母细胞瘤4级术后复发:探寻再生的希望与挑战 髓母细胞瘤是一种常见于儿童及青少年的恶性脑肿瘤,分级较......
更新时间:2025-05-05 02:46
髓母细胞瘤与饮食的关系:揭示惊人的预后因素 髓母细胞瘤是一种常见于儿童的恶性脑肿瘤,尽管近年来在治疗......
更新时间:2025-05-07 00:34
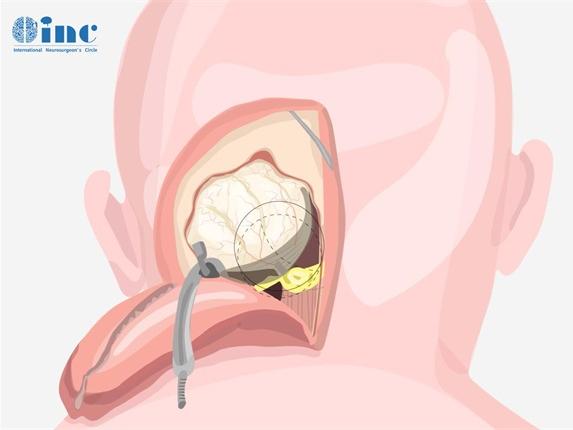
恶性髓母细胞瘤:儿童脑肿瘤的隐秘威胁 恶性髓母细胞瘤是一种来源于幼儿大脑的致命性肿瘤,这种疾病在儿童......
更新时间:2025-05-05 19:58

髓母细胞瘤与中药治疗的科学探讨 在面对髓母细胞瘤这样的复杂而严重的疾病时,患者及其家......
更新时间:2025-04-30 13:29
髓母细胞瘤是一种常见的儿童脑肿瘤,虽然也发生在成人中,但儿童患者占据了大多数。确诊这一疾病后,患者及......
更新时间:2025-04-27 11:04

(德国)

(加拿大)

(法国)

(意大利)
一、什么是髓母细胞瘤?
髓母细胞瘤是儿童最常见的恶性脑肿瘤之一,起源于小脑蚓部或脑干的胚胎残留细胞,属于WHO 4级肿瘤。其特点是生长迅速、易通过脑脊液播散转移,常见于3-10岁儿童,占儿童脑肿瘤的18%-20%。
二、髓母细胞瘤有哪些分型?
根据分子特征分为四型:
1.WNT活化型:预后最好,5年生存率超90%;
2.SHH活化型(分TP53野生/突变亚型);
3.非WNT/非SHH型(Group3/4型),预后较差。组织学分为经典型、促纤维增生/结节型、大细胞间变型。
三、治疗方法及最新进展
标准治疗:手术全切+全脑脊髓放疗+化疗,标危患者5年生存率达81%。
创新疗法:
•质子放疗:减少正常组织损伤,降低二次肿瘤风险;
•靶向治疗:如SHH通路抑制剂(Vismodegib);
•免疫治疗:CAR-T细胞疗法针对GD2/HER2抗原。
四、生存期预测
•标危组(全切+无转移):5年生存率80%-90%;
•高危组(转移/残留):5年生存率50%-65%;
•复发患者:中位生存期<2年。
五、复发症状
表现为头痛加剧、喷射性呕吐、行走不稳、癫痫发作,或脊髓转移引起的截瘫、神经根痛。约30%患者术后1年内复发。
六、病因
多数为散发病例,5%与遗传综合征相关,如家族性腺瘤性息肉病(APC基因突变)、痣样基底细胞癌综合征(PTCH1突变)。
七、早期症状
晨起头痛、喷射性呕吐(占95%)、步态不稳(88.3%)。婴幼儿可表现为头围增大、发育倒退。
八、晚期症状
颅内压增高(视乳头水肿、意识障碍)、脊髓种植转移(截瘫、尿失禁)、脑干受压(吞咽困难、呼吸紊乱)。
九、终末期症状
多器官衰竭、昏迷、Cheyne-Stokes呼吸模式,部分出现癫痫持续状态或脑疝。
十、临终护理要点
1.疼痛控制:阿片类药物联合抗惊厥药;
2.心理支持:引导患者完成生命回顾;
3.舒适护理:保持口腔湿润、体位调整缓解呼吸困难。
十一、治疗费用
手术费用10-30万元,放疗5-15万元,化疗3-10万元,总费用约30-80万元。质子治疗单疗程约20-40万元。
十二、医保注意事项
1.手术/放疗/化疗费用可部分报销,比例因地区而异(通常50%-80%);
2.特需药物(如靶向药)需自费;
3.申请大病医疗救助可降低自付比例。建议术前向医院医保办备案,保留所有费用清单。




